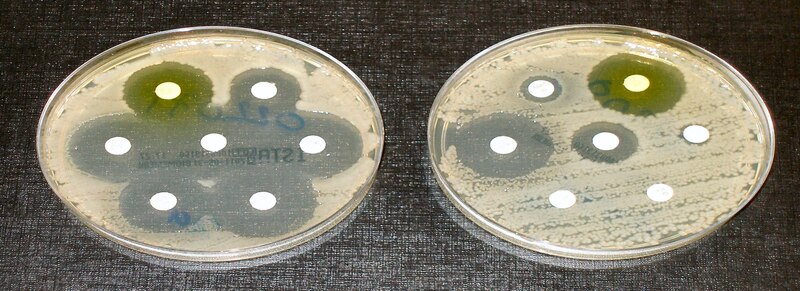
Desde hace algunos años hemos escuchado que existen bacterias que muestran resistencia a los antibióticos. A partir de esa frase surgen muchas preguntas, ¿qué es un antibiótico? ¿Cómo se vuelven resistentes las bacterias? ¿Qué significa infectarte de bacterias resistentes a los antibióticos? ¿Es grave tener una infección de ese tipo? A continuación, intentaremos abordar cada una de estas preguntas. Un antibiótico es un medicamento que mata o inhibe el crecimiento y reproducción de una bacteria. Los antibióticos no funcionan para las infecciones virales, la mayoría de los resfriados, gripes o dolores de garganta son virales. Por lo tanto, el uso de antibióticos cuando se tienen infecciones virales o cuando el cuerpo no lo necesita es lo que genera que las bacterias se vuelvan resistentes.
Qué pasa dentro de nuestro cuerpo para que las bacterias se vuelvan resistentes, nuestro cuerpo no tiene ningún cambio, nuestro sistema inmune se mantiene intacto. En realidad, son las bacterias las que sufren un cambio. Las bacterias tienen un armamento genético y capacidades o estrategias de combate que son efectivos en contra de los antibióticos. Es decir, de forma natural hay resistencia a los antibióticos en las poblaciones de bacterias de múltiples ambientes naturales, incluso en ambientes que no han sido intervenidos por el humano, ambientes congelados o suelos muy profundos. El problema surge cuando una población de bacterias está expuesta a los antibióticos, ya que la selección natural escoge a los individuos que han adquirido o poseen esas resistencias y en poco tiempo toda la población será resistente. Así, el uso indiscriminado de antibióticos favorece la existencia de poblaciones resistentes, pues es una respuesta natural a ese ambiente hostil.

Las bacterias se vuelven resistentes de diferentes formas. Algunas producen enzimas que destruyen o modifican a los antibióticos, otras generan mutaciones que cambian la región en donde actúan los antibióticos, también hay bacterias que generan cambios en la célula para evitar la entrada del antibiótico, ocasionando la pérdida de la eficacia de este medicamento. Uno de los tipos de resistencia bacteriana es la resistencia natural, esta se caracteriza porque toda la población de bacterias o cepas de la misma familia son insensibles a un antibiótico específico, mientras que la resistencia adquirida se refiere a que algunas cepas son resistentes a un antibiótico al que generalmente eran susceptibles.
Tener una infección causada por una bacteria resistente, puede ser difícil de tratar y en algunos casos llegan a ser mortales. También alargan el tiempo de permanencia en un hospital y por ende incrementan los costos médicos. Cuando existe una infección grave y llegan las bacterias a la sangre se puede desencadenar una sepsis, esto significa una respuesta crítica del propio organismo, presentando fallo en uno o más órganos y derivar en la muerte, sobre todo si no es tratado con antibióticos. La resistencia a los antibióticos nos impide salvar vidas, ya que las bacterias evolucionan y se vuelven resistentes ¿Podemos hacer algo para evitar que las bacterias se vuelvan resistentes? Para prevenir el avance de este fenómeno, nosotros como población debemos de tomar antibiótico únicamente cuando es recetado por un médico, una vez que se empieza con este medicamento es necesario terminar con el tratamiento, aunque sientas mejoría, ya que si no terminas el tratamiento pueden quedar algunas bacterias vivas que se hagan resistentes generando una infección más severa. La clave está en prevenir, completar los tratamientos y adoptar medidas de higiene como el lavado de manos y la desinfección de alimentos.Desde hace algunos años hemos escuchado que existen bacterias que muestran resistencia a los antibióticos. A partir de esa frase surgen muchas preguntas, ¿qué es un antibiótico? ¿Cómo se vuelven resistentes las bacterias? ¿Qué significa infectarte de bacterias resistentes a los antibióticos? ¿Es grave tener una infección de ese tipo? A continuación, intentaremos abordar cada una de estas preguntas. Un antibiótico es un medicamento que mata o inhibe el crecimiento y reproducción de una bacteria. Los antibióticos no funcionan para las infecciones virales, la mayoría de los resfriados, gripes o dolores de garganta son virales. Por lo tanto, el uso de antibióticos cuando se tienen infecciones virales o cuando el cuerpo no lo necesita es lo que genera que las bacterias se vuelvan resistentes.
Qué pasa dentro de nuestro cuerpo para que las bacterias se vuelvan resistentes, nuestro cuerpo no tiene ningún cambio, nuestro sistema inmune se mantiene intacto. En realidad, son las bacterias las que sufren un cambio. Las bacterias tienen un armamento genético y capacidades o estrategias de combate que son efectivos en contra de los antibióticos. Es decir, de forma natural hay resistencia a los antibióticos en las poblaciones de bacterias de múltiples ambientes naturales, incluso en ambientes que no han sido intervenidos por el humano, ambientes congelados o suelos muy profundos. El problema surge cuando una población de bacterias está expuesta a los antibióticos, ya que la selección natural escoge a los individuos que han adquirido o poseen esas resistencias y en poco tiempo toda la población será resistente. Así, el uso indiscriminado de antibióticos favorece la existencia de poblaciones resistentes, pues es una respuesta natural a ese ambiente hostil.
Las bacterias se vuelven resistentes de diferentes formas. Algunas producen enzimas que destruyen o modifican a los antibióticos, otras generan mutaciones que cambian la región en donde actúan los antibióticos, también hay bacterias que generan cambios en la célula para evitar la entrada del antibiótico, ocasionando la pérdida de la eficacia de este medicamento. Uno de los tipos de resistencia bacteriana es la resistencia natural, esta se caracteriza porque toda la población de bacterias o cepas de la misma familia son insensibles a un antibiótico específico, mientras que la resistencia adquirida se refiere a que algunas cepas son resistentes a un antibiótico al que generalmente eran susceptibles.
Tener una infección causada por una bacteria resistente, puede ser difícil de tratar y en algunos casos llegan a ser mortales. También alargan el tiempo de permanencia en un hospital y por ende incrementan los costos médicos. Cuando existe una infección grave y llegan las bacterias a la sangre se puede desencadenar una sepsis, esto significa una respuesta crítica del propio organismo, presentando fallo en uno o más órganos y derivar en la muerte, sobre todo si no es tratado con antibióticos. La resistencia a los antibióticos nos impide salvar vidas, ya que las bacterias evolucionan y se vuelven resistentes ¿Podemos hacer algo para evitar que las bacterias se vuelvan resistentes? Para prevenir el avance de este fenómeno, nosotros como población debemos de tomar antibiótico únicamente cuando es recetado por un médico, una vez que se empieza con este medicamento es necesario terminar con el tratamiento, aunque sientas mejoría, ya que si no terminas el tratamiento pueden quedar algunas bacterias vivas que se hagan resistentes generando una infección más severa. La clave está en prevenir, completar los tratamientos y adoptar medidas de higiene como el lavado de manos y la desinfección de alimentos.
1Red de Biodiversidad y Sistemática, Instituto de Ecología A.C. 2 Red de Apoyo a la Investigación, UNAM.

